Острая недостаточность кровоснабжения мозга после инсульта приводит к развитию застойных явлений. Поэтому у пациентов в 35-50% случаев развивается пневмония. Чем опасна, как обнаружить и лечить воспаление лёгких у инсультника и каков прогноз – рассказываем на komy-za30.ru.
Содержание статьи:
Причины
Пневмония является частым явлением после пережитого инсульта. Спровоцировать ее могут следующие факторы:
- пожилой возраст пациента;
- избыточный вес;
- кома;
- легочные или сердечные заболевания в прошлом;
- затянувшееся применение аппарата искусственной вентиляции легких (ИВЛ);
- прием некоторых препаратов;
- длительное нахождение больного в состоянии адинамии.
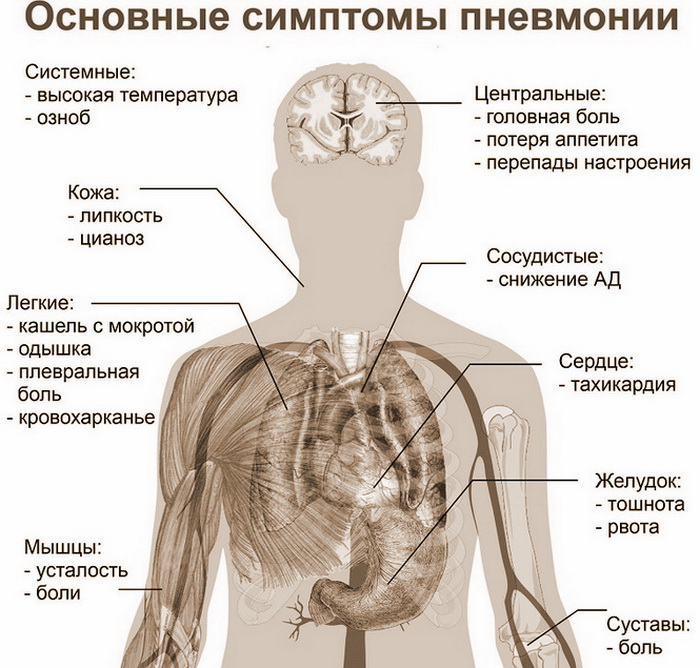
Симптомы пневмонии
Лежачие больные больше других подвержены развитию воспаления легких после инсульта.
Последствия пневмонии могут быть различными. Все зависит от причин, вызвавших ее. На основании этих данных выделяют два вида заболевания:
- Аспирационная пневмония. Развивается после попадания кусочков пищи в дыхательные пути. Легочные ткани повреждаются, появляются бактерии, провоцирующие воспаление.
- Гипостатическая (застойная). Как правило, данная разновидность развивается у лежачих больных. На фоне ограниченной подвижности замедляется кровоток на малом круге кровеносной системы, легкие не раскрываются полностью, а дренажная система перестает функционировать (не выводится мокрота). Скопление слизи способствует распространению болезнетворных бактерий и перетеканию воспаления в гнойную форму. Прогноз застойной пневмонии у лежачих больных после инсульта бывает утешительным лишь в случаях обнаружения болезни на ранних этапах ее развития.
В обоих случаях больного подключают к аппарату искусственной вентиляции легких до момента окончания медикаментозной терапии.
О развитии и лечении воспаления легких у лежачих больных >>
Заразиться пневмонией в стационарных условиях достаточно просто. Ведь при недостаточном кровоснабжении и наличии возбудителя (стафилококка и гонококка) болезнь развивается очень быстро.
Признаки
Основным признаком пневмонии у больного инсультом является затрудненное дыхание, не всегда сопровождающееся повышением температуры до 38 градусов. При отхаркивании выделяется гнойная мокрота. Но данный симптом характерен и для других заболеваний органов дыхания, констатирует komy-za30.ru. Поэтому очень важно, чтобы врач точно определил причину возникновения неприятной симптоматики, выявил возбудителя, его устойчивость к антибиотикам и поставил диагноз.
Для этого достаточно сделать рентген и УЗИ легких, провести клинический анализ крови и исследование ее газового состава. При подозрении на застойную форму заболевания, пациенту назначают ЭКГ и эхоКГ.
Симптомы воспаления легких зависят от его разновидности.
Аспирационная пневмония в своих проявлениях имеет схожий с интоксикацией или отравлением характер. Пациента мучает долгий и мучительный кашель, боль в грудной клетке, изредка гипертермия. Особую опасность представляют кусочки пищи, перекрывающие крупные бронхи. Такое их расположение вызывает у больного болевые ощущения, в последствии сопровождающиеся скачком температуры.
Тяжело диагностируется по признакам прикорневая пневмония. Это объясняется тем, что воспаление распространяется на парамедистиальное пространство.
Как лечить воспаление легких у инсультников
Возникающая от инсульта пневмония довольно тяжело поддается лечению. Связано это с тем, что организм после апоплексии утрачивает свои прежние защитные функции, и ему просто не хватает сил для борьбы с заболеванием. Поэтому курс терапии приходится постоянно корректировать.
Даже после удачно излеченной болезни врачи не могут гарантировать пациенту, что спустя некоторое время у него не разовьется вторичное воспаление легких.
Лечение пневмонии направлено на:
- купирование отечности мозга;
- избавление от застоя в легких.

Препараты для лечения пневмонии назначает лечащий врач
Вот что нужно одновременно принимать и что делать для лечения пневмонии:
- Диуретики. Эти препараты снимают отечность. Выводят избыточную жидкость из организма и нормализуют артериальное давление.
- Кислородная терапия при помощи аппарата ИВЛ. Данный метод терапии препятствует развитию гипоксии, нормализует кислотно-щелочной баланс в организме, и восстанавливает газовый состав крови.
- Муколитики, бронхолитики и бронхорасширяющие препараты (Бромгексин, Ацетилцистеин и др.). Они способствуют отделению мокроты и помогают выводить ее из легких.
- Иммуномодуляторы (Тималин, Декарис и пр.).
- Антибиотики (лекарственные средства корректируются каждые 72 часа). На начальных стадиях болезни назначаются Ампициллин или Цефтриаксон, в более запущенных случаях — Меропенем, Тобрамицин или Ципрофлоксацин. Длительность приема антибактериальных средств зависит от степени тяжести болезни. Чтобы достичь положительного эффекта в лечении, антибиотики комбинируют.
Также для достижения положительного результата в терапию включают дыхательную гимнастику, вибрационный или ручной массаж грудной клетки.

Врач проводит обследование и делает вывод о результатах лечения
Через 5 дней после начала терапии врач проводит повторную диагностику пациента для выявления эффективности применяемого лечения. О положительной динамике терапии будут свидетельствовать выведение мокроты из легких, снижение лейкоцитоза и нормализация температуры тела.
Прогноз
Чем опасно воспаление легких после апоплексии? Избежать пневмонии после инсульта практически невозможно. Объясняется это тем, что основное последствие геморрагического или ишемического приступа — изменение в кровоснабжении. Поэтому врачи настаивают на пребывании больного в условиях стационара первые дни после приступа.
Медицинские работники ежедневно проводят диагностику пациента, а значит всегда успеют вовремя принять меры по борьбе с пневмонией при ее первичных проявлениях.
Именно раннее обнаружение заболевания способствует благоприятному исходу его лечения и спасению жизни пациента, напоминает komy-za30.ru. Сложность заключается только в том, что первичные признаки заболевания часто приписывают к последствиям инсульта. В таком случае болезнь может развиваться очень стремительно, не давая утешительных прогнозов. При отсутствии адекватных лечебных мер, пациента могут ожидать следующие последствия:
- абсолютная или частичная утрата дыхательной функции;
- интоксикация, которую невозможно выявить при помощи клинического анализа крови или первичном осмотре пациента, но которая способна негативна сказываться на работе всех органов и систем организма;
- летальный исход в следствие отмирания тканей легких при застойной форме пневмонии
При развитии двухсторонней пневмонии, воспаление развивается сразу в двух легких, что приводит к невозможности обеспечения организма достаточным количеством кислорода. В следствии развития заболевания пациент теряет сознание или впадает в кому.
Поэтому важно вовремя заметить первые симптомы заболевания, чтобы предотвратить его дальнейшее развитие. Для этого достаточно ежедневно проводить диагностику пациента после инсульта (измерять температуру тела, давление и прослушивать легкие).
Здоровье — главное богатство в любом возрасте
Профилактика: как предотвратить?
Зная патогенез пневмонии, можно предотвратить ее возникновение. Вот какие профилактические меры позволят избежать застойной формы заболевания после инсульта:
- Обеспечения условий, уменьшающих неблагоприятную флору верхних дыхательных путей. Для этого достаточно ежедневно осуществлять санацию и физиотерапию.
- Соблюдение гигиены. Во время лечения инсульта, медицинский или обслуживающий персонал нередко пренебрегают правилами асептики и антисептики.
- Использование современной трахеостомической трубки для подключения к ИВЛ.
Также многие специалисты утверждают, что применение антибиотиков в качестве профилактики не допустимо. Препараты данной группы эффективны лишь в тех случаях, когда инфекция или бактериальное воспаление уже существуют. В остальных ситуациях они могут только еще больше ослабить иммунитет больного.
Чтобы предотвратить развитие пневмонии после инсульта, komy-za30.ru рекомендует пребывать в стационарных условиях в течение хотя бы 3 дней с момента приступа.
Автор — Путилова Надежда. Статья проверена экспертом — практикующим семейным врачом Крижановской Елизаветой Анатольевной, стаж 5 лет.
